Introducción: La cirugía cardíaca valvular ha sido y es aún, la más importante terapéutica aplicada para resolver problemas hemodinámicos de valvulopatías disfuncionales. Objetivo: el objetivo de esta revisión es traer a la memoria de las presentes y próximas generaciones, un grupo de pioneros que concibieron una serie de procesos intelectuales y concepciones técnicas, las cuales condujeron al tratamiento quirúrgico de las patologías valvulares, especialmente de la estenosis e insuficiencia mitral y aórtica, no solo internacionalmente sino también en nuestro país. Método: Se realiza una revisión documental acerca de la evolución histórica de la cirugía cardíaca valvular. Se puntualiza sobre aspectos históricos de los pioneros de este tipo de cirugía en países líderes en este campo y también en Venezuela. Resultado: Se comprobó que en nuestro país, la cirugía cardiaca valvular estuvo a la par de trabajos internacionales. Conclusión: el inicio de la cirugía cardiovascular valvular en el mundo y en nuestro país, fue realmente difícil y sus pioneros son considerados como héroes, muchas veces mal juzgados o desconocidos. Esta revisión constituye un documento más, a manera de rendirles homenaje a nuestros cirujanos cardiovasculares y a sus pacientes.
Palabras clave: Cirugía cardiovascular. Prótesis valvulares. Bioprótesis.
Introduction: the surgery heart valvular has been and is still the more important therapeutic applied to solve them problems hemodynamic of the valvular heart disease native dysfunctional. Objective: the objective of this review is bring to the memory of them present and next generations, a series of processes intellectual and practical that led to the treatment surgical of them pathologies valvular especially of the stenosis e insufficiency mitral and aortic, not only internationally but also in our country. Method: is performed a review documentary about the evolution historical of the surgery cardiac in general. It points out on the historical aspects of the pioneers of this type of surgery in the leading countries in this field and in Venezuela. Result: Found that in our country, valvular cardiac surgery was at the same time international works. Conclusion: the home of the surgery cardiovascular valve the world and in our country was difficult and their pioneers are considered as heroes, many times poorly judged and unknown. This release is one document more, way to pay tribute to our cardiovascular surgeons and their patients.
Keys words Cardiovascular surgery.Heart valve prosthesis. Bioprosthesis
Médico Anátomo Patólogo. Profesor Titular. Facultad de Medicina UCV. Miembro Correspondiente de la Academia Nacional de Medicina. Correo [email protected]
Cirujano Cardiovascular. Profesor Asociado. Jefe de la Cátedra-Servicio de Cirugía Cardiovascular. Hospital Universitario de Caracas. Facultad de Medicina. UCV. Recibido Marzo 29 – Abril 4, 2017
La cirugía a corazón abierto es uno de los más importantes progresos de la medicina del siglo XX. Hoy en día, se realizan miles de operaciones cada día en el mundo, en casi todo tipo de enfermedades cardíacas, especialmente las valvulares, coronarias y congénitas. La cirugía cardiaca es la única especialidad médica que en menos de 40 años hizo una “revolución”, ya que se desarrolló desde un acto menor que se acercaba al corazón sin tocarlo, hasta el trasplante del mismo. Las enfermedades cardiovasculares son la principal causa de muerte en todo el mundo (1) En Venezuela, las muertes por violencia interpersonal ocupan el primer lugar, seguidas de las enfermedades cardiovasculares. Según los datos proporcionados por la Sociedad Venezolana de Cardiología, la segunda causa específica de muertes en nuestro país, es la cardiopatía isquémica, la cual produce pérdida de años de vida por muerte prematura y discapacidad en la población, tanto en hombres como en mujeres (2)La enfermedad reumática ha disminuido y aún desaparecido en algunos países occidentales como EEUU y en otros de Europa, debido a medidas de prevención implementadas, especialmente la entrada en la era de los antibióticos y por las mejoras sociales y económicas. Sin embargo, la cardiopatía reumática con sus lesiones del músculo y de las válvulas cardíacas, aun ocupa el cuarto lugar en la lista de las enfermedades cardiovasculares y constituye un problema de salud pública en países de bajos y medianos ingresos (3)
En nuestro país, debido a su carácter socio-económico, la valvulopatía de origen reumático, ocupaba el segundo lugar entre las enfermedades cardiovasculares, después de la cardiopatía ateroesclerótica. Hace más de dos décadas, fue la primera causa de morbilidad y mortalidad en el grupo de las valvulopatías primitivas. En dos estudios de biopsias cardiovasculares -todas de reemplazos valvulares-realizados, con material procedente del Hospital Universitario de Caracas (HUC), hace más de 15 y 8 años, se observó que las valvulopatíasocuparon el primer lugar, con la patología de válvula aórtica a la cabeza, seguida de valvulopatías mitrales reumáticas (4,5). Este hecho es reflejo de la endemia que representa la estenosis aórtica calcificada en la mayoría de países industrializados y en desarrollo, donde la expectativa de vida ha aumentado.
Una revisión de los primeros esfuerzos realizados por los cirujanos en el desarrollo de la cirugía valvular, especialmente de la estenosis e insuficiencia mitral y aórtica reumática, es más que un recuento histórico. Es el reconocimiento de las dificultades que enfrentaron los pioneros de este tipo de cirugía, no solo por la presión negativa que la comunidad médica en general, ejercía sobre ellos, sino por los problemas tecnológicos que tuvieron que solventar.
Para la mayoría de los cardiólogos y cirujanos actuales, es difícil comprender que apenas hace unos 90 años, la pared del corazón humano vivo, representaba una barrera anatómica impenetrable al bisturí. Igualmente, entender y recordar hoy en día, las proezas que realizaron los pioneros de la cirugía de corazón abierto, para diariamente salvar muchas vidas y aún más, devolverles una mejor calidad. Es de conocimiento general, que la cirugía cardíaca valvular avanzó a la par de nuevas adquisiciones médicas, principalmente de la anestesia general (1849?), transfusiones, anticoagulación (1920), antibióticoterapia (1945) y de los métodos de circulación extracorpórea, también desarrollados por investigadores, dotados de especiales condiciones personales de talento, abnegación y tenacidad y valor.
El objetivo de este trabajo, es hacer un relato basado en la investigación y análisis documental , sobre el protagonismo que tuvieron los pioneros de los principales procedimientos quirúrgicos aplicados a la corrección de valvulo-patías primitivas adquiridas, especialmente las del aparato valvular mitral y aórtico. El objetivo no solo abarca el aspecto internacional sino también el nacional.
El corazón siempre ha sido considerado como el principal órgano vital e inclusive como el centro de la sensibilidad y sentimientos humanos. De allí que su condición orgánica era contemplada como sagrada y por lo tanto intocable e inabordable. Por esta disposición general, se ha repetido en casi forma constante, la sentencia de Christian Albert Theodor Billroth, alemán, uno de los pilares de la cirugía del siglo XIX, quien en 1883, escribió textualmente: ”El cirujano que tratara de operar el corazón, perdería el respecto de sus colegas.” Este profeta del “desastre” se equivocó, cuando 40 años más tarde, en 1923, se practicó la primera valvulotomía mitral cerrada (6)
En abril de 1955, dos cirujanos cardiovasculares recibieron públicamente un elogio que borraba completamente las apreciaciones del cirujano alemán, cuando en el LXXIII Congreso de la American SurgicalAssociation, el célebre cirujano infantil, Alfred Blalockexpresó: ”Debo decir que nunca pensé que viviese para ver el día en que pudieran efectuarse, este tipo de procedimientos operatorios. Me refieroa la corrección de 10 casos de Tetralogía de Fallot, Pentalogía de Fallot y atresia pulmonar corregidas por los cirujanos ClarenceWaltonLillehei y Richard Varco y expuestas en ese congreso.Quiero alabar al Dr. Lillehei, por su imaginación, su valentía y su tenacidad. Pienso que el tipo de circulación utilizada sea la respuesta definitiva, pero la solución última será el corazón-pulmón artificial desarrollado por nuestro presidente, el Dr. Gibbon” (7)(Fig 1)

Estos hechos demuestran la debilidad de las críticas y juicios humanos, cuando no son sometidos a la prueba sabia del tiempo. Afortunadamente, gracias al tesón y constancia de muchos cirujanos; la cirugía cardíaca avanzó a la par de la evolución de la tecnología aplicada a la anestesia y a otros instrumentos e insumos para el desarrollo de la misma.Es a partir de la mitad de la década del 40, cuando se inicia la cirugía cardíaca cerrada, principio de la cirugía moderna y contemporánea. Sin embargo, previamente, la posibilidad de operar el corazón, había estado en la mente de cirujanos, cardiólogos y otros investigadores, desde hacía centurias. Los pioneros de este tipo de cirugía, se cuidaron exhaustivamente, de practicar experimentalmente, los posibles procedimientos ideados para abordar y tratar las patologías cardíacas. Las cardiopatías congénitas ocuparon un lugar preferencial en los primeros casos operados, sin embargo, la cirugía cardíaca valvular, se enfocó en primer lugar sobre el aparato valvular mitral, debido a la alta incidencia de la enfermedad reumática endémica en la mayoría de los países hasta 1960.
La atención de los cirujanos se concentró en primer lugar sobre el problema obstructivo valvular mitral (8) En 1890, Sir William ArbuthnotLanesugirió a su colega Theodor Fischer Lorriston Shaw, que los pacientes con estenosis mitral, podían eventualmente beneficiarse con la incisión de la valva, entrando a través del ventrículo izquierdo. La morfología de la estenosis mitral era bien conocida, ya que había sido previamente descrita y dibujada por el célebre anatomista francés Raymond Vieussens en su: “Traité nouveau de la structure et des causes du mouvement natural du coeur”, en 1715 (9)En 1898, Daniel W Samways, igualmente predijo el tratamiento quirúrgico para corregir la estenosis mitral, en una publicación en la revista Lancet en abril de 1898.
Desde el punto de vista experimental, la cirugía valvular mitral comenzó en 1902, cuando el reconocido internista escocés, Sir Thomas Lauder Brunton, del Hospital San Bartolomé en Londres, consideró los puntos de vista de los Dres. Samways y ArbuthnotLane, sobre la posibilidad de operar las estenosis mitrales. De tal manera que los tres juntos, expusieron sus ideas, en una publicación sobre la operación de la estenosis mitral, en la revista Lancet, en 1902. Brunton, finalmente propuso este tipo de cirugía en su clásico artículo: “Posibilidad de tratar la estenosis mitral mediante métodos quirúrgicos”. “Preliminary note on the possibility of treating mitral stenosis by surgical methods”. La teoría de Brunton se basó en varias observaciones experimentales realizadas en autopsias de humanos y de animales (gatos) Brunton se centró en los problemas quirúrgicos más importantes: el método para ampliar el orificio mitral; la vía para alcanzar la mitral y disponer de los instrumentos apropiados.
Practicó la incisión de la porción media de la valva mitral con un cuchillo, penetrando a través del ventrículo izquierdo.Sin embargo, era evidente que en esa época, no estaban dadas las condiciones para tal cirugía en humanos. Su teoría fue criticada por sus colegas cirujanos, quienes no quedaron convencidos de sus experimentos y hasta llevaron a la prensa sus opiniones negativas, diciendo que eran “peligrosos” y que sobre Brunton caería “la grave responsabilidad del fracaso”. Más tarde, Brunton fue considerado como el “padre de la cirugía valvular mitral” (10) (Fig 2)

En 1914, dos famosos cirujanos franceses, Marie Joseph Auguste y/o Alexis Carrel-Ricard y Theodore Tuffier, publicaron su trabajo: “Chirurgie des orífices du coeur” En este trabajo se describen las técnicas de abordaje del corazón con detalles técnicos, relato, que nos permite conocer el estado de la cirugía valvular a principios del siglo XX (1910) Entre sus experimentos, provocaron dilatación digital de la válvula aórtica por invaginación de la pared aórtica y demostraron algunos beneficios de sus intervenciones sobre la estenosis mitral mediante dilatación digital. Su teoría nunca se puso en práctica en humanos. Es interesante, hacer la observación, que desde 1904, Carrel trabajaba en Estados Unidos y a partir de 1906, formaba parte del grupo de investigadores del recién fundado Instituto de” Investigaciones médicas Rockefeller “, en New York. Para esa época, el progreso de la cirugía había sido tan importante en USA, que ésta, dejó de ser una subsidiaria de la cirugía europea. De tal manera que la mayoría de las más importantes aportaciones de Carrel, sobre las anastomosis vasculares, cultivo de células, autoinjertos en animales, perfusiones de corazones de gato y en cirugía, se desarrollaron en esa nación. Por su importantes aportes a la ciencia médica, mereció obtener en 1912, el Premio Nobel de Medicina (11-13) (Fig 3)

Esta etapa representa la transición entre la cirugía de los grandes vasos y la cirugía intracardíaca, como se conoce en nuestros tiempos. Antes de 1948, hubo un grupo importante de cirujanos que realizaron experimentos en este sentido y abogaron por este tipo de cirugía. Sin parar la circulación sanguínea, con el dedo o con un instrumento cortante, los cirujanos penetraban a ciegas, en el corazón para dilatar una válvula estrecha, generalmente, la mitral, la válvula pulmonar y más raramente, la válvula aórtica. Podríamos inferir que es el comienzo de la cirugía cardíaca propiamente dicha, con sus posibilidades y grandes limitaciones.La cirugía valvular interesó a muchos cirujanos como Harvey Williams Cushing, famoso neurocirujano del Hospital Peter BentBrigham, hoy, Brigman and Women’s Hospital en Boston. Interesado por muchos años, por la estenosis mitral, este cirujano, propuso este tipo de cirugía cardiaca, basado en sus trabajos experimentales. En 1923, su discípulo, Dr. ElliottCarrCutler, en colaboración y asistido por el cardiólogo Samuel Albert Levine,ambos del mencionado hospital, practicó la primera “valvulotomía” mitral, en una paciente con estenosis mitral reumática. Tal como lo había sugerido su maestro Cushing, Cutler, después de dos años de experimentos en animales, realizó la operación practicando una incisión de la valva anteromedial del aparato valvular mitral, a través del ventrículo izquierdo, utilizando un cuchillo de teno o tenotomo. Posteriormente, practicó 6 casos de valvulotomías, de los cuales, un solo paciente sobrevivió. Los otros pacientes, desarrollaron una masiva insuficiencia mitral. Estos resultados negativos, hicieron que Cutler, abandonara este procedimiento. Consideró que una de las más serias dificultades quirúrgicas, además de la orientación dentro del corazón, era el progreso de la insuficiencia mitral (14)
Dos años después, el 6 de mayo de1925, en Londres, Sir Henry SessionSouttar, practica la primera ampliación digital de la comisura mitral, procedimiento que denominó valvuloplasia, en una paciente de 20 años de edad, portadora de doble lesión mitral. Penetró el corazón a través de la aurícula izquierda y conel dedo índice derecho, logró ampliar la comisura fibrótica. La paciente sobrevivió 5 años, falleciendo a consecuencia de embolia cerebral. Souttar, a pesar de su primera “valvuloplastia”, exitosa, no quiso repetir la operación por el ambiente adverso que debiósoportar (15) (Fig 4)

En general, uno de los obstáculos que tuvieron los cirujanos cardiovasculares, fue la actitud de los médicos internistas, quienes opinaban que el problema funcional de la valvulopatía reumática, estaba más relacionado con el estado del miocardio que con la estrechez del orificio mitral. Por esta razón, solo fue 22 años después, cuando este tipo de cirugía volvió a resurgir, no sin antes haberse realizados intentos fallidos.
En 1945, Murray y Carles Philamore Bailey, mediante sus experimentos previos, practicaron la técnica de Cutler, pero los animales desarrollaron súbitamente insuficiencia mitral. Practicaron la incisión de la valva posterior de la mitral, con el valvulotomo penetrando por el ventrículo izquierdo. Mediante injerto de venas, Murray pudo ocluir el orificio durante la sístole. Sus resultados en 10 pacientes no fueron concluyentes. Bailey en Philadelphia, el 14 de noviembre del mismo año, intentó el mismo procedimiento, penetrando por la orejuela, pero la paciente falleció después de presentar una hemorragia. Luego, Bailey, provocó una fractura digital de la comisura con la técnica de Souttar, en un paciente moribundo, quién falleció al segundo día. Fue entonces, cuando Thomas Clark Durant denominó esta práctica como” comisurotomía cerrada” (16).En Boston, después de la II Guerra mundial, Dwight EmaryHarken, primer jefe de cirugía cardíaca del Peter BentBrigham Hospital- el 22 de marzo de 1947- opera a un paciente de la misma afección cardíaca, mediante un método que se denominó “valvuloplastia”. A través de una vena pulmonar, hizo una incisión en la valva posterior del aparato valvular mitral, utilizando una modificación del valvulotomo de Cutler. El paciente falleció 22 horas después. Harken se desanimó por esta operación fallida. Es de hacer notar que Harken, era un cirujano de la Armada en la II guerra mundial, con mucha experiencia en cirugía del tórax y del corazón (17)
Para la cirugía de la enfermedad mitral adquirida, 1948, fue el año de mayor éxito. Algunos historiadores consideran que la cirugía intracardiaca a corazón cerrado comenzó ese año, cuando los esfuerzos de cuatro cirujanos por resolver quirúrgicamente la estenosis mitral, se vieron plasmados por resultados positivos. Sucesivamente, estos cuatro cirujanos más o menos en forma independiente, practicaron operaciones en humanos para el tratamiento de la estenosis mitral. El primero fue Horace Gilbert Smithy, quien en enero de 1948, en CharlestonCarolina del Sur-, practicó exitosamente la primera “valvulotomía” (valvulectomia parcial) mitral, utilizando un valvulotomo especial, penetrando al ventrículo por la región apexiana como lo hizo Cutler. La paciente de 21 años, sobrevivió durante 10 meses, falleciendo por insuficiencia cardíaca. En total, este cirujano operó 7 casos, en cuatro de los cuales utilizó la vía transatrial y en cinco de ellos, se desarrolló insuficiencia mitral. Desafortunadamente, este joven cirujano falleció en octubre de ese mismo año, víctima de una estenosis aórtica (18). El 10 de junio de 1948, en el Hospital Hahnemann Episcopal de Filadelfia, Charles Philamore Bailey, operó por primera vez con éxito, una estenosis de la válvula mitral realizando una “comisurotomía cerrada” con el valvulotomo (19)
Apenas seis días más tarde, el 16 de junio del mismo año, en Boston, nuevamente, Harken practica lo que él denominó como una “valvuloplastia” vía transatrial, resecando una porción de la valva antero-medial del aparato valvular mitral, en una paciente de 27 años. Posteriormente, en 1950, Harken, practicó cinco valvuloplastias, tres de los pacientes fallecieron. Reconoció el problema de la insuficiencia residual a la resección de tejido valvular y abandonó el uso del cuchillo. Reanudó sus operaciones años después, impulsado por el cardiólogo Laurence Brewaster Ellis, y tuvo éxito en los siguientes 15 casos.
El 16 de setiembre de ese año, en Londres, Lord Russell Claude Brock (Barón Brock de Winbledon),cirujano de tórax y corazón, operó un caso de estenosis mitral con éxito y luego, seis casos más, aplicando la técnica de Souttar. Es evidente que Harken y Bailey fueron los pioneros de la cirugía valvular en la década de los 40, ya que son los que colocaron las primeras piedras del enorme edificio de este tipo de cirugía cardíaca. Sin embargo algunos historiadores consideran que en orden sucesivo, los pioneros de la cirugía valvular mitral fueron: Smithy, Bailey, Harken y Brock (20).En 1950, Bailey, practicó 10 comisurotomíastransatriales, con cinco fallecidos. Reconoció que la incisión con el valvulotomo, era la causa de la insuficiencia mitral, la cual podía ser controlada no resecando tejido valvular (Fig 5)

Debido a los limitados resultados de la dilatación digital aislada, para realizar exitosamente la comisurotomía mitral, la historia de la cirugía cambió con la introducción del uso del dilatador mecánico expansible transatrial de Charles Dubost en 1953, insinuado previamente en 1929 por Cutler. En Paris, Dubost con su dilatador, el cual introducía por la orejuela izquierda, llegó a operar 965 casos, con una mortalidad de apenas 2%.
Su técnica fue mejorada, cuando el mismo año, en Edimburgo, se popularizó el método de dilatación transventricular- a través del ápex ventricular- efectuado con el dilatador llamado Tubbs o Tubbs-Logan. Este dilatador rígido diseñado por el Dr. Andrew Logan fue perfeccionado por OswaldTubbs, quien lo hizo ajustable (21). En ese tipo de operación, la posición transmitral era controlada mediante la palpación digital transauricular.
Casi simultáneamente, los cirujanos aplicaron técnicas quirúrgicas indirectas con el fin de aliviar la sobrecarga de la circulación pulmonar con el concepto de “descompresión auricular” en presencia de obstrucción aurículoventricular. Destacaron los cirujanos: Dmitrieff y Schepelman, quienes realizaron sus experimentos en animales. Harken y Bailey, a su vez, provocaron quirúrgicamente comunicaciones interatriales en pacientes que presentaban estenosis mitral, con resultados aparentemente beneficiosos. En 1951, Swan en USA y Allaines en Francia realizaron anastomosis entre las venas pulmonares y la vena ácigos, en pacientes con estenosis mitral con relativos éxitos (22).
Hasta 1952, las cirugías eran “cerradas” es decir, sin abrir el tórax. Solo se podían operar las lesiones del corazón sin exponerlas, ya que no se disponía de la tecnología adecuada para parar el corazón temporalmente, abrirlo y corregir las lesiones. De tal manera, que el desiderátum de los cirujanos, era poder manipular el corazón “quieto”. En esta etapa histórica, los progresos de la tecnología, permitieron las intervenciones con el tórax abierto y con el corazón sin sangre ni movimiento, el cual podía detenerse y ser drenado de su sangre. La cirugía valvular abierta comenzó con la generalización de la transfusión sanguínea, el uso de los antibióticos y de la heparina, la asepsia y antisepsia, y especialmente con la ciencia médica de la anestesia. En el año 1950, en la Universidad de Johns Hopkins, el cirujano canadiense, Wilfred Gordon Bigelow y su equipo, había introducido la hipotermia profunda con el fin de proteger los órganos especialmente el cerebro para reducir el requerimiento de oxígeno, durante el paro circulatorio. Sus trabajos fueron experimentales. Conjuntamente con la experiencia clínica de Henry Swan, cirujano de la Universidad de Colorado, la hipotermia se aplicó durante un tiempo corto como método exclusivo en la cirugía cardiovascular, aunque se consideró como un complemento de la circulación extracorpórea. La cirugía cardiaca abierta fue también una realidad para la corrección parcial o total de las cardiopatías congénitas. El 2 de setiembre de 1952, los Dres. ClarenceWaltonLillehei, Richard Varco y John Lewis, de la Universidad de Minnesota, realizaron por primera vez en el mundo, la corrección de una cardiopatía congénita a corazón abierto (cierre de una comunicación interauricular), en una niña de 5 años de edad, mediante hipotermia moderada(baño de agua helada bajo anestesia) y oclusión de las cavas. Esta proeza le valió el título de: “Padre de la cirugía a corazón abierto” (23) (Fig 6)Al año siguiente, el soviético AleksandrAleksandrovichVishnevskiy practicó la primera cirugía cardíaca con anestesia local.

El inicio de la cirugía cardiaca a corazón abierto, comenzó a la par de los avances con los primeros intentos de la fabricación de la máquina corazón-pulmón artificial (máquina de circulación extracorpórea), en Estados Unidos por el Dr. John HeyshanGibbon del Hospital General de Massachusetts. En 1937. Gibbon, ayudado por su asistente, la técnica, Maryhermana del famoso pintor Charles Hopkinson-, y quien fuera posteriormente su esposa-, fabricó la primera máquina corazón-pulmón, para ser utilizada en trabajos de experimentación. Los ensayos de los esposos, se vieron interrumpidos por la II guerra mundial. Después de la guerra, la máquina fue mejorada y puesta al día entre 1946 y 1951, con la colaboración de la International Bussiness Machines (La Mayo-Gibbon-IBM) (Fig 7)Es de justicia recordar, que en Rusia, el científico Sergei SergeevichBrukhonenko fue el primero en diseñar un aparato de circulación artificial (oxigenador a burbujas), el cual patentó en noviembre de 1928. Este aparato fue muy útil para los experimentos en perros, pero no se aplicó en humanos (24)

La primera vez que se utilizó un aparato corazón-pulmón para la cirugía intracardíaca en el hombre, fue en el Hospital de la Universidad de Minnesota, en abril del año 1951.El cirujano Clarence Dennis del Servicio del Dr. Owen Wangensteen, conjuntamente con su equipo, fabricó una máquina-corazón-pulmón. Después de muchos experimentos, Dennis operó con circulación extracorpórea, a una niña quien tenía diagnóstico clínico de comunicación interventricular, la cual resultó ser una malformación cardíaca más compleja: un Síndrome de Lutembacher(comunicación interauricular asociada a estenosis mitral reumática)Según otros, Dennis encontró un canal atrio-ventricular. Por esa razón declinó su intento. Posteriormente, se realizaron dos operaciones con esa máquina, sin éxito, falleciendo los pacientes durante la operación (25) El Dr. Dennis, no operó más nunca en ese hospital. Se trasladó a la Universidad de New York,Downstate Medical Center, llevándose su máquina de circulación extracorpórea (Fig 8)

El 6 de mayo de 1953, en la Clínica Mayo, Gibbon, utilizó su máquina fabricada con la colaboración de la International Business Machines, para cerrar una gran comunicación interauricular de una joven de 18 años de edad. Aunque esta primera operación fue exitosa, tuvo problemas en los cinco casos siguientes, razón por la cual tomó la decisión de abandonar definitivamente la cirugía cardíaca. Posteriormente en el ámbito quirúrgico, hubo 18 tentativas de cirugías realizadas por 6 equipos diferentes y se pensó que los problemas no eran causados por las máquinas corazón-pulmón artificial. De tal manera que hasta principios de 1954, existía una actitud desalentadora respecto a este tipo de cirugía.
Un año después de los intentos infructuosos de Gibbon, nuevamente, en la Universidad de Minnesota, el Dr. ClarenceWaltonLillehei, se había atenido al problema que dejara Dennis en manos del Profesor Wangensteen Lillehei, discípulo del famoso fisiólogo Maurice BolksVisscher; ideó la técnica de circulación cruzada controlada, incorporando a un familiar (preferiblemente, la madre o el padre del paciente, por la compatibilidad de grupo sanguíneo) que sirviese de máquina corazón-pulmón. La máquina derivaba la sangre venosa del niño y/o receptor hacia el donante y después, regresaba la sangre arterial oxigenada del donante, en la aorta del receptor. Este aparato era realmente una invención “revolucionaria” y fue aprobada por el Profesor OwenWangensteen, jefe del Departamento de cirugía, aunque en contra de numerosos opositores, especialmente los colegas de Lillehei.
El 26 de marzo de 1954, Lillehei practicó la primera operación de corazón abierto con circulación corazón-pulmón cruzada en el mundo. En ese caso, el padre del niño sirvió de donante a su hijo de un año de edad, portador de una comunicación interventricular, la cual fue cerrada exitosamente por Lillehei. Este procedimiento fue utilizado durante 15 meses en 45 casos. La mayoría de los niños operados eran portadores de cardiopatías congénitas hasta entonces inoperables, como: CIV, Tetralogía de Fallot, canales aurículo-ventriculares entre otras malformaciones cardiacas más complejas (26).Una de las más importantes observaciones de Lillehei, para la realización de la circulación extracorpórea, fue haber demostrado el principio del débito ácigos. El equipo de Lillehei, después de numerosos experimentos en animales, demostró, que se podía, mantener o prolongar la vida, con el flujo proporcionado por la vena ácigos, cuando las cavas estaban clampeadas. Comprobaron que la vena ácigos forma una circulación colateral entre ambas cavas, lo que constituye una ruta alternativa de acceso de sangre a la aurícula derecha, principio que aplicaron a un lóbulo pulmonar. Con las modificaciones realizadas por Richard DeWall, al utilizar el oxigenador de burbujas, la máquina de Lillehei fue utilizada exitosamente el año siguiente (1955) Se llamó más tarde, DeWall-Lilleheiy se hizo popular para cirugía a corazón abierto, en la Universidad de Minnesota, de tal manera que en tres años, se habían realizado más de 500 operaciones a corazón abierto. El deseo de muchos cirujanos de realizar correcciones intracardiacas, se habían cumplido (27)De la noche a la mañana, el pesimismo mundial, se trasformó en una actitud esperanzadora en cirugía cardíaca. Esta proeza le valió a Lillehei y a su equipo, el Premio Albert Lasker de la Asociación Americana de Salud Pública en 1955 (Fig 9). En 1956, Lillehei, inició la perfusión retrógrada en el seno coronario para los reemplazos de válvula aórtica, demostrando la capacidad del miocardio para oxigenarse mediante una perfusión retrógrada venosa-arterial.

En 1955, en el mismo estadode Minnesota, John Kirklin comenzó la cirugía a corazón abierto, en la clínica Mayo (Rochester) después de una rigurosa experimentación. En esta circunstancia, utilizó por primera vez, un oxigenador con bomba del mismo tipo que el fabricado por Gibbon, 14 años antes (28) Denton Cooley (1920-2016) refiere que: ”En 1953, John Gibbon, introdujo el “bypass cardiopulmonar” indispensable para dar impulso a la cirugía cardiovascular. Posteriormente, Richard De Wall, diseñó el oxigenador a burbujas que utilizaba la bomba Sigmamotor. Cooley y Arthur Beall introdujeron una técnica de corazón abierto en la que se empleaba un oxigenador descartable cebado con dextrosa al 5%, bajo condiciones de normotermia, facilitando la ejecución de la cirugía a corazón abierto. Los cirujanos por primera vez, pudieron reparar casi cualquiera anomalía intracardiaca. El Instituto de Corazón, de Texas, fundado en 1962, se convirtió en líder de la cirugía cardiovascular mundial (29) Denton Cooley visitó nuestro país en el mes de septiembre de 1957, con su equipo del Texas Heart Institute y conjuntamente con nuestros cirujanos, cerró una comunicación interauricular, por primera vez en Venezuela.
A partir de 1956, hubo en Minnesota dos centros de fama mundial, donde se realizaban este tipo de operaciones. En uno de ellos, la Clínica Mayo, utilizaban la máquina Mayo-Gibbon-IBM, actualizada por John Kirklin. En otro, hospital Universitario, WaltonLillehei manejaba el oxigenador de burbujas. Este aparato con reservorio helicoidal, recorrió el mundo y fue uno de ese tipo con el que Charles Dubost realizó en Paris, en 1956, la primera operación a corazón abierto.Durante años, los cirujanos de todas partes del mundo, acudían a estos dos centros para entrenarse y observar las operaciones a corazón abierto y por esta razón, se hablaba de la “Meca”, de los cirujanos cardiovasculares”.
Posteriormente, los cirujanos NazihZuhdi, John Carey y Allen Greer, modificaron la máquina de De Wall-Lillehei y se redujo la necesidad de sangre a una cantidad mínima y el tiempo de preparación (20 minutos versus 2 horas). El 25 de febrero de 1960, se llevó a cabo la primera operación a corazón abierto con Hemodilución total intencional, por el cirujano NazihZuhdi, en el Hospital Mercy, Oklahoma. Posteriormente, estos cirujanos, tuvieron éxito en sus operaciones a corazón abierto (30)
Los primeros pacientes seleccionados para la cirugía valvular abierta, que presentaban algún grado de insuficiencia mitral fueron rechazados. Se seleccionaron solo los pacientes con estenosis mitral pura. Muchos cirujanos escogieron cuidadosamente sus pacientes evitando aquellos casos de reintervenciones cardíacas y/o los que presentaban trombosis atrial, o tenían historia de embolías arteriales asociadas a insuficiencia mitral.
Las técnicas reconstructivas de la mitral, aparentemente fallaron todas, de tal manera que se consideraron como verdaderas indicaciones para la sustitución valvular. El desarrollo de las prótesis se inició con sustitución parcial de los elementos del aparato valvular mitral. Antes del reemplazo total, actualmente único empleado, los cirujanos aplicaron prótesis parciales inmóviles y luego, móviles.
La insuficiencia mitral cuando está combinada con estenosis (doble lesión mitral), se debe a menudo a la destrucción o inamovilidad de la valva póstero-lateral del aparato valvular mitral. El conocimiento de este hecho anatomopatológico, movió a los cirujanos a sustituir la valva posterior con material plástico con la finalidad de permitir a la valva antero medial a coaptar durante la sístole, con nueva valva reconstruida. Sin embargo, estas técnicas estaban limitadas a los casos donde la valva antero-medial, conservaba aún su movilidad y flexibilidad. El primer éxito con el uso de una prótesis de Ivalón suturada debajo de la valva postero-lateral de la mitral, fue realizado por Gott y col en 1957(31). Posteriormente, se utilizaron varios tipos morfológicos de prótesis parciales de Ivalón o Teflón implantados con técnicas diferentes. En realidad, en el principio, los resultados fueron alentadores por la baja mortalidad que presentaban estos casos. Pero con el tiempo, las complicaciones que se presentaron fueron severas: estenosis mitral, endocarditis infecciosa y embolización. Con la introducción de los reemplazos totales, estas técnicas quedaron en desuso y constituyen un recuerdo histórico.
La obstrucción causada por las prótesis parciales rígidas en la valva posterolateral, la cual hemodinámicamente causaba estenosis mitral, llamó la atención de los cirujanos, quienes pensaron en colocar prótesis móviles con la finalidad de conferirle flexibilidad a la valva. Fueron fabricadas prótesis parciales móviles de silastic o de silastic recubiertas por Teflón, las cuales eran suturadas a las cuerdas tendinosas. También valvas tejidas de teflón. Todas fueron implantadas experimentalmente sin éxito. Henly y col diseñaron una prótesis tejida de Dacrón de forma triangular, la cual reemplazó la valva postero-lateral en cuatro pacientes, dos de los cuales sobrevivieron. Luego Frater y col, reemplazaron la valva posterolateral con prótesis autóloga de pericardio en perros. Los estudios anatomopatológicos del material mostraron hialinización del tejido con formación de metaplasia cartilaginosa y calcificación del tejido reemplazado. Esta técnica fue aplicada en pacientes con resultados no evidentes (32)
La historia de los reemplazos valvulares especialmente de la mitral y aorta está repleta de cirujanos cardiovasculares quienes lucharon e investigaron tenazmente para lograr prótesis valvulares mecánicas y biológicas ideales. Conjuntamente con ingenieros mecánicos, industriales, eléctricos, fisiólogos y técnicos maquinistas, lograron fabricar una serie de diseños valvulares que pasan de 70 tipos o modelos. Podríamos hablar de una evolución de diseños que se fueron perfeccionando año tras año (33)
La primera prótesis valvular total reemplazada el 11 de septiembre de 1952, fue colocada por Charles Hufnagel, discípulo del reconocido Robert Gross, sin el auxilio de la circulación extracorpórea. Esta prótesis, diseñada por el propio cirujano, fue colocada fuera del corazón, en la aorta descendente distal a la subclavia, en una mujer de 50 años, quien presentaba insuficiencia aórtica. Para fijarla en su lugar, Hufnagel, ideó el ingenioso sistema de un anillo con puntos de fijación múltiple para sostener la válvula; estos tipos de puntos evitaban supuestamente, la necrosis de la pared aórtica donde se insertaba la válvula. Posteriormente, el mismo cirujano colocó varias de estas prótesis, pero debido a las complicaciones que produjeron en la pared aórtica, demostradas en autopsias, la prótesis valvular, fue descontinuada (34,35)En enero de 1956, el Dr. EarleKay con el Dr. Frederick Cross, jefe de cirugía cardiovascular torácica en el Hospital San Vicente, realiza exitosamente la primera operación de cirugía a corazón abierto, con la máquina corazón-pulmón de su autoría. Al año siguiente, Kay, realiza la primera operación de corazón abierto en Brasil, lo que le ameritó ser homenajeado por el Presidente Kubichek del Brasil y recibir el Título de Miembro Honorario del Colegio Brasileiro de Cirujanos (36)En 1958, Henry Ellis y Arthur Bulbulian, hicieron sus experimentos y observaciones preliminares en 15 perros, a quienes implantaron prótesis mecánicas de cajabola. El diseño de esta prótesis fue altamente trombogénico, razón por la cual, no implantaron sus prótesis en humanos. En 1959, Kay, implantó por primera vez, una prótesis mitral de teflón con cuerdas tendinosas artificiales. En marzo de 1960, Dwight Harken, en Boston, efectuó el primer reemplazo exitoso de una válvula aórtica de doble caja con esfera de goma silicona y caja de lucita, en posición sub-coronaria. De los 17 casos posteriormente operados, dos sobrevivieron, uno de los cuales vivió 22 años (37)
El mismo mes y año, NinaStarr, esposa del cirujano Braunwald, en Baltimore, implantó exitosamente una prótesis mitral (experimental) en una mujer que presentaba insuficiencia mitral. De tal manera que Nina, fue la primera mujer cirujano que reemplazó la primera válvula mitral en el mundo. Simultáneamente, en la Facultad de Medicina de la Universidad de la ciudad de Oregon, un ingeniero hidráulico, ya jubilado, Miles Lowell Edwards, con el concurso del joven cirujano Albert Starr, comenzó a practicar extensivos experimentos en animales con varios modelos de prótesis mecánicas. El mismo año que Harken implantó el primer caso de prótesis aórtica, Albert Starr, el 25 de agosto de 1960, implantó por primera vez una prótesis mitral. La válvula denominada como su diseñadores de Starr-Edwards; era mecánica con dispositivo oclusor esférico de goma silicona impregnada de sulfato de Bario y la caja de metil metacrilato. Solo fabricaron tres prótesis con este diseño, de los cuales implantaron dos y dejaron uno para la historia. Posteriormente, se diseñaron varios modelos de prótesis para implantación mitral y aórtica, con modificaciones estructurales para evitar las complicaciones surgidasdurante su evolución y en general tuvieron muybuenos resultados (38-40) (Fig 10)

En general, las prótesis diseñadas por la Compañía Edwards tanto en posición aórtica como mitral y tricúspide, tuvieron éxito como la prótesis de George Magovern y el ingeniero Harry Cromie, de Surgitool, hasta la introducción de la válvula Saint Jude (41) En 1964, Jerome Harold Kay, con el Dr. Akio Suzuki, diseñó una válvula cardíaca de plástico y teflón y luego, con el Ingeniero Donald Shiley, fabricaron otro modelo de prótesis con un solo disco oclusor – Prótesis mecánica de Kay-Schiley-. que por poseer cajas cortas se denominaron “prótesis de perfil bajo”. (42) En 1965, el Dr. Frederik Cross y el PhD en fisiología, Richard Jones, diseñaron una válvula mecánica de perfil corto- válvula Cross-Jones -, con un solo disco.
Es importante traer a colación, que el cirujano Lillehei, también se dedicó a los diseños de prótesis mecánicas valvulares. Su laboratorio fue pionero en la elaboración de varios diseños de prótesis a partir del año 1960. Los modelos de prótesis de perfil corto con disco basculante habían sido ya planificados en 1960, conjuntamente con el ingeniero eléctrico, Robert Kaster .En 1963, los DresLillehei, Anatolio Cruz y Robert Kaster, introducen la primera válvula mecánica de perfil corto con disco flotante inclinado. Lamentablemente, la válvula presentó defectos de estructura y fue descontinuada. Sin embargo, les quedó el prestigio de haber sido, los primeros en diseñar, la válvula de disco flotante inclinado (43)
En 1965, Lillehei con el Dr. BhgavantKalke, pasante procedente de la India, diseñan la primera prótesis bivalva (44).Al año siguiente, con el Dr. Ahmed Nakib, libanés, se diseñó la válvula Lillehei-Nakib (Válvula toroidal) con flujo central, también bivalva, la cual fue implantada por primera vez por el Dr. Lillehei en 1967. Este tipo de válvula solo duró tres años. A partir de 1968, Lillehei se dedicó con atención especial a la prótesis Lillehei-Kaster, la cual fue introducida en el comercio en 1967 e implantada exitosamente por primera vez en 1970 (45) Posteriormente se fabricó una nueva con el mismo concepto, la válvula Omniscience.En 1966, VikingOlavBjörk, cirujano e investigador sueco del Instituto Karolinska, de Estocolmo, conjuntamente con Donald Shiley, diseñaron una prótesis de perfil corto, con disco basculante, la cual lleva sus nombres (Björk-ShileyMechanicalHeart)Fue manufacturada en 1970 por la
Compañía Shiley en Irvine, California (46-48)En 1969, el Dr. Jack Bokros dela General Atomic Company, LaJolla, California, introdujo un nuevo material para las prótesis, carbón pirolítico, el cual reemplazó los dispositivos oclusores de las prótesis fabricados con polietileno (49)Ese material es muy resistente, poco trombogénico. Igualmente, en los laboratorios y el Instituto del Corazón Cutter, se manufacturaron varios tipos de prótesis con carbón pirolítico, destacándose la prótesis de los Dres Denton Cooley y Domingo Liotta (1971-73)
En 1960, Gott y Gaggett diseñaron el primer modelo de válvula bivalva, la cual fue implantada en 500 pacientes tanto en posición aórtica como mitral. Sin embargo para otros investigadores,el diseño de dos discos ,fue originalmente creado en 1976, basado en diseños valvulares previos como la válvula de Kalke-Lillehei y modificado en gran parte por el Dr. DemeterNicoloff de la Universidad de Minnesota, conjuntamente con el ingeniero industrial Donald W Hanson de la Compañía de StJude Medical. También estuvo involucrado en este diseño, el ingeniero Xinon( Chris) Posis. En 1977, salió al mercado, la válvula bi-disco Saint Jude y ese mismo año, el 3 de octubre, Nicoloff, implantó la primera válvula de este tipo fabricada en esta empresa. En 1986, Jack Bokros fundó la Fábrica “Carbomedic”, la cual produjo la prótesis bi-valva del mismo nombre, implantada por vez primera en Paris ese mismo año. En 1994, fundo el “Instituto de Investigación Medico del Carbón (MCRI) “donde se manufacturó la válvula ON-X, implantada por primera vez por el Dr. Axel Lacszkovics en Bochum, AlemanIa. (Fig 11)

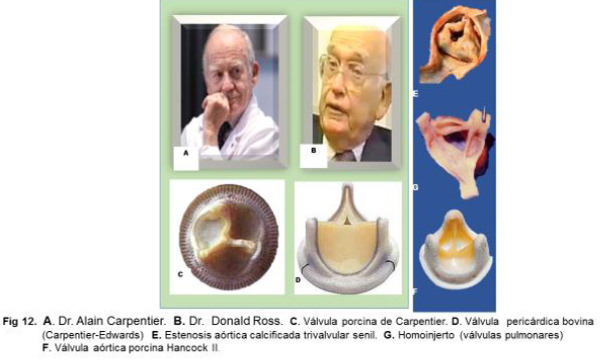
Simultáneamente a la elaboración de prótesis valvulares mecánicas, en 1960, se produce un gran cambio estructural en el tipo o modelo de las mismas. Comenzaron experimentos con válvulas fabricadas con material biológico u obtenido de autopsias (homoinjertos) para reemplazar las válvulas cardiacas. Se consideraban más fisiológicas y con la ventaja de no requerir de anticoaguloterapia. En 1967, Donald Ross, ideó un procedimiento quirúrgico en el cual, se resecaban las válvulas pulmonares y se implantaban en el anillo de la aorta disfuncionante. Luego en la pulmonar se injertaba una válvula biológica de otra naturaleza (Heteroinjerto). Este tipo de válvulas removidas de un orificio a otro en la misma persona, se denominaron autoinjertos. En estos casos, el donante de válvulas y el receptor, son la misma persona (paciente). Es el único procedimiento de esta naturaleza (50).
El Dr. Alain Carpentier, fundador y director científico del Laboratorio de estudio de injertos y prótesis cardíacas de la Universidad de Paris (1967); diseña en 1969, las primeras bioprótesis valvulares utilizando válvulas porcinas pretratadas. Como el decía: “Encontré una solución milagrosa” para evitar el rechazo y la infección de las válvulas extirpadas”. Se refería a una molécula no específica y altamente desinfectante, el glutaraldehido. Estas bioprótesis fueron manufacturadas en los laboratorios de su nombre en 1970 y comercializadas en 1972. Sus investigaciones llamaron la atención de cirujanos cardiovas-culares del mundo, entre ellos Albert Starr, quien le ofreció apoyo en los Laboratorios Edwards en USA. Para beneficio de los pacientes, se elaboraron las bioválvulas Carpentier- Edwards, reemplazando poco a poco las válvulas mecánicas de Starr-Edwards. Actualmente (2017) Carpentier ensaya el corazón artificial o bioprótesis de Calmat, único en el mundo que reproduce las propiedades vísceroelásticas del corazón. Al mismo tiempo, en EEUU, Warren Hancock, ingeniero formado en Laboratorios Edwards, en su propio laboratorio, diseñó un modero de bioprótesis porcina con soporte flexible y configuración supra-anular, comercializada en 1971. Desde entonces se fabricanbioprótesis con otro material biológico: pericardio de bovino, porcino o equino, duramadre o fascia lata, entre otros materiales biológicos (Fig 12)
Uno de los procedimientos quirúrgicos cardiacos, que ha simplificado las técnicas habituales, es aquel cuyas incisiones de abordaje del corazón, son cada vez más pequeñas, lo que se ha denominado cirugía mínimamente invasiva. A partir de la década del 90, se comienza con la técnica mínimamente invasiva para aquellos pacientes con valvulopatías reumáticas sin enfermedad coronaria. La técnica consistía en el abordaje vía paraesternal derecha y transeptal y luego por una esternotomía parcial. En Venezuela, el comienzo de la realización de esta técnica, fue en enero del año 2010, en la Cátedra de Cirugía Cardiovascular del Hospital Universitario de Caracas, presidida por el Dr. Gastón Silva.
Conjuntamente con estos tipos de incisiones pequeñas, se desarrolló la asistencia quirúrgica mediante la videotoracoscopia con aparatos precisos como el Zeiss y Vista tipo robótico. Fue Carpentier y Loulmet en el Hospital Universitario de Broussais en Paris, quienes en 1998, realizaron la primera cirugía exitosa asistida por robot.
Hace más de 16 años que se implementó un nuevo abordaje para el implante valvular aórtico, por vía percutánea transfemoral o transapical.En 1992, comenzaron los primeros experimentos sobre este nuevo procedimiento, cuando Andersen, Knudsen y col, implantaron válvulas artificiales, vía percutánea, en porcinos (51)Los primeros implantes en humanos por vía percutánea, fueron realizados por Bonhoeffer y col, en la válvula pulmonar, en el año 2000 y luego en la aorta, dos años después. (52) En abril del año 2002, el Dr. Alain Cribier, cardiólogo intervencionista francés, director de cardiología del Hospital Universitario de Rouen ”Charles Nicolle”, realizó por primera vez, una implantación de válvula y/o injerto aórtico, vía transseptal auricular. Gracias al aporte de este cardiólogo, se estableció en el mundo, un método quirúrgico cardiaco valvular no invasivo, el cual no requiere de la circulación extracorpórea, obviando el paro cardíaco. Este procedimiento aprobado por la FDA, está indicado para el implante de injertos en las válvulas aórticas calcificadas, consideradas de alto riesgo quirúrgico e inclusive inoperables, con excelentes resultados. Para el año 2013, se habían implantado por este método más de 80 injertos aórticos, en el mundo (53,54)
En Venezuela, el Dr. Ramón Ernesto ArcayTortolero en el Hospital Central de Valencia, realizó la primera comisurotomía, el 26 de junio de 1953, utilizando el método digital de Souttar (55) Sin embargo, es el Dr. Rubén Jaén Centeno, el pionero de la cirugía cardiovascular en nuestro país. Fue quien implantó la primera prótesis de Starr-Edwards en posición mitral, en el Hospital Universitario de Caracas, en el mes de enero de 1968. Por su condición de “Pionero de la cirugía en Venezuela”, fue honrado por la Sociedad de Cirujanos del Tórax de los Estados Unidos, el 29 de enero de 2001, en la ciudad de New Orleans(Fig 13)A partir de 1968, el Dr. Jaén desarrolló una labor extensa y progresiva. Fue fundador del Servicio y Cátedra de Cirugía Cardiovascular del Hospital Universitario de Caracas (HUC), la primera en América Latina. Publicó sus experiencias quirúrgicas especialmente la implantación de prótesis valvulares y la corrección de malformaciones congénitas (56-57) Una de sus importantes obras, escrita en 1964, versó sobre patología vascular. Es elAtlas de Patología vascular. Aorta abdominal y sistema vascular de miembros inferiores. Este libro, cuyo prólogo fue escrito por el Dr. Denton Cooley, consta de 181 páginas y 65 fotografías. Ya jubilado, el Dr. Jaén publicó en 1995, su libro: Pensamiento Independiente, donde relata su experiencia en el Hospital Universitario de Caracas entre otros capítulos importantes en su contenido. En el año 2001, publica: Aunque la naturaleza se opuso”. En esta autobiografía profesional, refiere las dificultades que todo cirujano cardiovascular experimenta, principalmente los pioneros, como lo hemos relatado. Jaén recuerda la cantidad de pacientes que entraron al quirófano en grave estado de salud y fueron salvados por sus manos y las de sus colaboradores. El menciona la enorme cantidad de 8000 pacientes.

Dedicado también a la docencia logró congregar un grupo de cirujanos cardiovasculares quienes también contribuyeron grandemente a la formación de la primera escuela de cirujanos cardiovasculares venezolanos. Los pioneros y/o los primeros cirujanos quienes formaron parte de este creciente Servicio y Cátedra, fueron: los Dres: Miguel Ángel Ortega, Luis George, Víctor Grossman, Alexis Bello, Gastón Silva, Klaus Meyer, Ronald Balza, Juan Pablo Izquierdo, entre otros excelentes cirujanos, entrenados en el postgrado de dicha Cátedra. Actualmente (2017), el Dr. Gastón Silva C, es jefe del Servicio y Cátedra de Cirugía Cardiovascular, desde 1995. Desde la década del 70, las actividades de dicho Servicio fueron extendiéndose en todas las ramas de la cirugía cardiovascular y aumentaron enormemente en número durante 43 años (58-60) Para 1985, se alcanzó la cifra de 6.000 casos operados, en el Servicio de Cirugía Cardiovascular del Hospital Universitario de Caracas(61,62)
Actualmente, la cirugía cardiovascular en Venezuela, se ejerce en varios estados del país, en hospitales universitarios, oficiales y centros médicos privados y ha evolucionado enormemente en los últimos 46 años. Igualmente, son muchos los cirujanos entrenados en Venezuela y en el exterior, quienes ejercen la cirugía cardiovascular en todo el país. En cuanto a cirugía cardíaca mínimamente invasiva, los pioneros en el país en la realización de esta técnica y la Cátedra de Cirugía Cardiovascular de HUC, por intermedio del Dr. Gastón Silva (2010) Nuevas técnicas han cambiado la evolución de esta cirugía y por ende, ha disminuido el número de complicaciones (63,64) En Venezuela, los primeros en implantar por vía percutánea una prótesis valvular aórtica (TAVI), en un hombre de 62 años, portador de severa estenosis aórtica calcificada, fueron D Paniagua y el equipo de cardiólogos intervencionistas y cirujanos cardiovasculares del Hospital Privado Centro Médico de Caracas, en 2003. El modelo de prótesis implantado por ellos(Válvula cardíaca Paniagua) aún estaba en fase experimental (65) Posteriormente, las TAVI, se realizaron en el Hospital PérezCarreño siendo uno de los pioneros en Venezuela, el Dr. José Antonio Condado Rodríguez, cardiólogo intervencionista del equipo del Centro Médico de Caracas, Director del laboratorio de Cardiología intervencionista del Hospital Dr. Miguel PérezCarreño y del Programa de reparación valvular percutánea. En el Hospital Privado Centro Médico de Caracas se realiza este tipo de intervención desde hacemás de seis años. El Dr. Condado y col. han publicado su experiencia para el tratamiento percutáneo de incompetencia valvular mitral (66-71) El Dr. Víctor Rodríguez Jefe del Servicio de Hemodinamia y los integrantes del Servicio de Cirugía Cardiovascular dirigido por el Dr. Gastón Silva, en el Hospital Universitario de Caracas, reiniciaron ese procedimiento en el año 2011, obteniendo resultados exitosos y constituyéndose en uno de los centros de mayor experiencia en el país. Es evidente que las prótesis implantadas por este método son de diseño muy diferente a las descritas anteriormente en este trabajo.
Los primeros modelos de prótesis implantados en el país, fueron: la CoreValveMedtronicautoexpansible, en junio del 2010 y la de Edwards-Sapiens (Edwards LifesciencesInc, Irvine, California, Estados Unidos) en diciembre 2011, en el Hospital Universitario de Caracas. Se han manufacturado más de 14 modelos de prótesis de implantación percutánea.A partir del año 2012,es en el Hospital Universitario de Caracas, donde se ha efectuado la mayor serie de implantes valvulares aórticos en el país, con modelos ampliamente aceptados a nivel mundial.Según el censo del año 2013, de la Sociedad Venezolana de Cardiología Intervencionista, en varios centros hospitalarios públicos y privados del país se practican TAVI. En Venezuela, para ese año, se contabilizaron más de 50 laboratorios de Hemodinamia, de los cuales 21, se encuentran consignados en el Registro anual de intervenciones percutáneas del Hospital Dr. Miguel PérezCarreño en Caracas (72)(Fig 14)

En este trabajo evaluamos y valoramos el carácter heroico de la mayoría de actuaciones de los pioneros de la cirugía cardiaca valvular en el mundo y –particularmente- en nuestro país. Ellos dedicaron tiempo a experimentos y ensayos muchas veces desalentadores. Igualmente, muchos cirujanos sufrieron desgaste corporal y síquico, al enfrentarse a los riesgos propios de este tipo de cirugía y actuaron en contra de la opinión, no solo de sus colegas, sino también del público en general. El desarrollo de técnicas y procedimientos para el reemplazo de válvulas disfuncionantes ha salvado millares de vidas yha contribuido grandemente en la calidad de vida de sus pacientes. En este sentido se cumple la sentencia de Alexis Carrel: ”La calidad de vida es aún mejor que la misma vida”.